ワンモア・ベイビー・ラボ
心配だからこそ知っておくべき 妊娠・出産の正しい知識 〜妊娠適齢期から考えるライフプラン 全4回③【出産のリスク編】
 齊藤英和
2017年07月07日
齊藤英和
2017年07月07日
私は、産婦人科医として、長年不妊治療に携わってきました。そうした中で、みなさんにぜひ伝えたいのが、〈正しい妊娠・出産に関わる知識を知ったうえで、自分に合ったライフプランを立ててください〉ということです。
前回は、女性の妊娠率について考察しました。結果だけをいえば、20代の後半から妊娠する確率が下がることがわかりました。また、かなり個人差があることもわかりました。したがって、他人の妊娠エピソードを参考にして、「自分も高齢になってから産めばいい」と考えるのはやや軽率だと書きました。
今回は、女性に関する妊娠適齢期について考えるうえで、妊娠率と同じくらい重要である流産率について見ていきましょう。
妊娠・出産には、母子ともに死亡の可能性があることを忘れないようにしよう
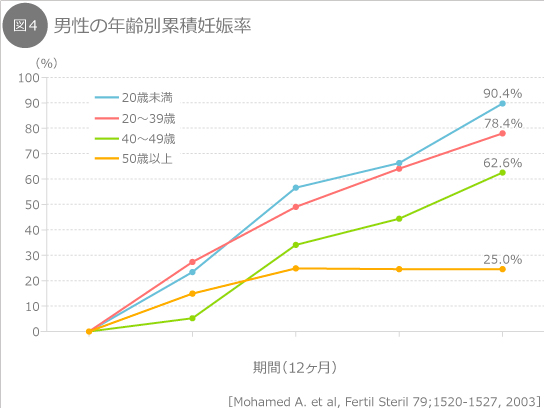
妊娠しても、ある一定の確率で流産が起こります。第1回目の投稿でもお話ししたように、男性の加齢でも多少の影響がありますが、女性の加齢による影響は、より大きいと言われています。
図10を見てください。妊娠された女性の各年齢グループでの流産率を示しています。

25〜34歳のグループで流産率がもっとも低くなっています。35歳以上のグループで、有意な差を持って高くなっています。有意な差ではないのですが、24歳以下のグループで少し高いのは、10代の妊娠が影響しているからだと思われます。10代はまだ、妊娠出産するには未熟性がある可能性が高いからでしょう。30代後半からは、流産率は加齢にともない著しく上昇します。この時期は、胎児の染色体異常が原因であることが多いと言われています。
流産の時期を越えて、妊娠が順調に進んでも、妊娠・出産にはまだいろいろなリスクがあります。まずは、リスクの一つである周産期死亡率について説明しましょう。
周産期死亡率とは、耳慣れない言葉だと思いますが、これは、お産周辺の時期に赤ちゃんが死亡する確率です。この確率は、戦後まもなくの頃はとても高かったのですが、産科施設で分娩する方が増えたことや、母子手帳など妊娠中の健康管理が整ってきたことによって、低くなってきました。
2014年の時点では、1000の分娩当たり3.7人となっています。この数値は諸外国に比べ、とても低い数値ですが、やはりこの数値も、前回の記事で触れた卵子の数と同様に、年齢による変動があります。
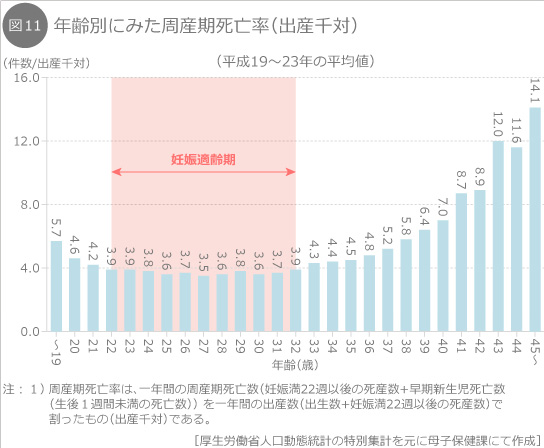
図11は、平成19〜23年の年齢別の周産期死亡率を示しています。これを見ると22〜32歳までが低くなっています。19歳以下ですと、やはり体の未熟性が影響している可能性があると考えられます。そして、特筆すべきは、高齢になるにつれて、この率が上昇していくことです。

お産のときは赤ちゃんだけでなく、その母親にも危険があります。お産の周辺時期にお母さんが亡くなる率を妊産婦死亡率といいます。この数値も終戦まもなくの頃と比較すると改善されており、現在の日本はとても安全な国になったといえます。それでも10万のお産に対して4件前後の妊産婦死亡があります。
さらに、この数値も母体の年齢によって変動があります。図12は平成14〜23年までの10万分娩当たりの年齢別妊産婦死亡数です。

これを見てもわかるように、年齢が高くなるほど、死亡率は上昇しています。したがって、母体に関しても、年齢において20代のほうが、より安全であることがわかります。
卵子が作られてから排卵されるまでの期間に注目すべき
最後に、出産した児の染色体異常についても考えてみましょう。
男性の加齢による影響の説明でも述べたように、男性の加齢も染色体異常の発生に影響します。しかし、やはりより大きな影響を持つのは、女性の加齢です。図13は女性の年齢とダウン症、ならびにすべての染色体異常を持つ子が生まれるリスクを示しています。

左側がダウン症の子の発生率です。健常な子ですと46本の染色体を持つのですが、ダウン症では21番染色体が1本多く、全部で47本の染色体数となります。ダウン症の子は、体のいろいろな臓器に障害を持ちます。
このダウン症の発生率は、母親の年齢が大きく影響しており、20歳では1/1667ですが、30歳では1/952、40歳では1/106、45歳では1/30と、年齢とともに急激に増加します。20歳と比較すると、40歳で約16倍、45歳で約56倍と、発生頻度が高くなっています。
次に右側です。こちらはダウン症を含め、何らの染色体異常を持つ子の産まれる率を表しています。何らの染色体異常を持つ子を出産する率は、20歳では1/526ですが、30歳では1/384、40歳では1/66、45歳では1/21とさらに高くなります。
この上昇する原因は、年齢が高くなることで女性が何らかの病気に罹るからではありません。病気に関係なく、子どもを持とうとする年齢が高くなるだけで、このように先天異常の発生率が上昇するのです。
それは、卵子が母親のお腹の中にいるとき、すなわち胎児のときに作られることに起因すると言われています。年齢が高くなると、卵子が作られてから排卵までの期間が長くなり、この長期間の保存が、卵子の染色体に影響が及ぶと考えられているのです。
「妊娠・出産は育児の始まり」ということを忘れないように
妊娠・出産は、これで終わりではなく、母親の始まりも意味します。出産後も、子育ての時期には、親は体力を維持し、健康であることも大切です。そのようなことを考える際、ひじょうに参考になるデータがあります。図14は、女性の年齢別のがん患者数を示したものです。

25〜34歳、35〜44歳といった子を産み・育てる生殖年齢の時期に、もっとも患者数が多いのは、「乳がん」「子宮がん」です。これらは、妊娠や授乳するのに大切な器官です。そのような器官でなくても、体にがんが発生すると、子育てに大切な体力や育児に関わる時間などに多大な影響が出てきます。
ですから、予防のために定期健診することや、予防注射を打つことも大切ですが、そのうえで、少しでも発生頻度が低いうちに妊娠・出産・育児を考えることが大切だと考えらえます。
以上の医学的なデータを総合すると、女性にとっての妊娠・出産の適齢期は20代ということになります。結婚・妊娠・出産をするかどうかは、どれも個人の価値観に関わるものです。どのようにライフスタイルを形成するかも個人の判断です。
しかし、もし、自分の人生設計に「妊娠・出産」が入っているのならば、妊娠・出産・育児には、容易に、かつ安全にできる適齢期があることを知ってください。そのうえで、ご自分のライフプランを立てていただけたらと思っています。

(著者)
齊藤英和
公益財団法人1more Baby応援団 理事
梅ヶ丘産婦人科 ARTセンター長
昭和大学医学部客員教授
近畿大学先端技術総合研究所客員教授
国立成育医療研究センター 臨床研究員
浅田レディースクリニック 顧問
ウイメンズリテラシー協会 理事
専門は生殖医学、不妊治療。日本産婦人科学会・倫理委員会・登録調査小委員会委員長。長年、不妊治療の現場に携わっていく中で、初診される患者の年齢がどんどん上がってくることに危機感を抱き、大学などで加齢による妊娠力の低下や、高齢出産のリスクについての啓発活動を始める。
(著書)
「妊活バイブル」(共著・講談社)
「『産む』と『働く』の教科書」(共著・講談社)